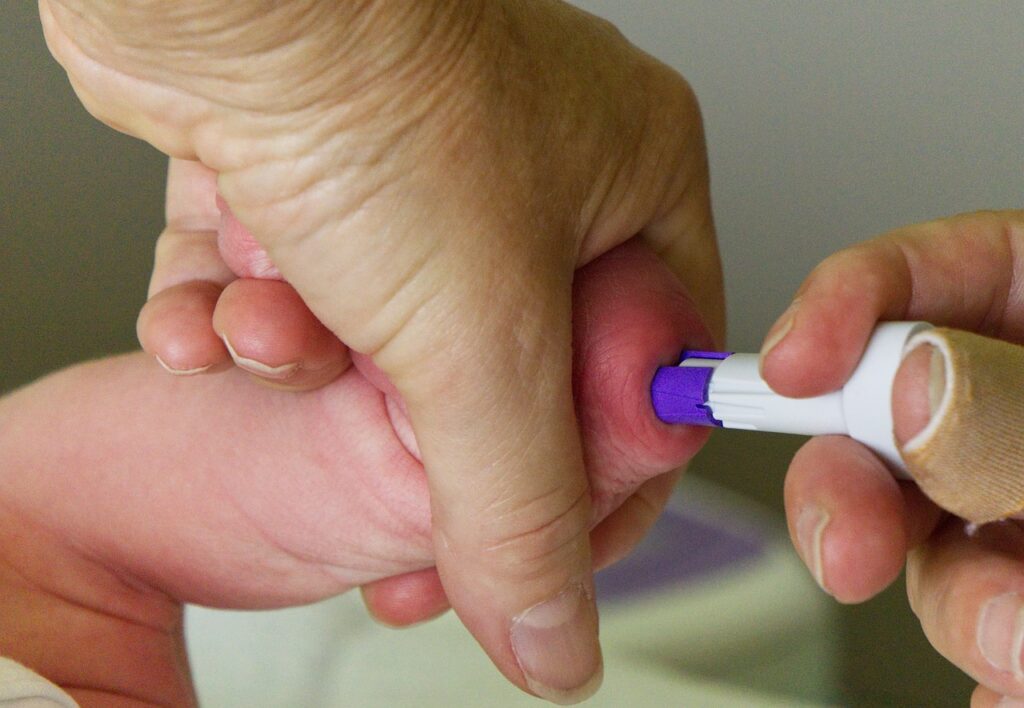
Aż 30 testów z kropli krwi pozwalających wykrycie w fazie bezobjawowej wrodzone choroby – to program badań przesiewowych noworodków. Polska zalicza się tu do światowych liderów. To błogosławieństwo zarówno dla dzieci, jak i rodziców – wczesna diagnoza to możliwość wczesnej interwencji medycznej nierzadko ratującej nie tylko zdrowie, ale i życie. Za testy rodzice nie płacą nic.
Testy z kropli krwi finansowane są ze środków publicznych w ramach Programu Badań Przesiewowych Noworodków przyjmowanego co kilka lat w formie rozporządzenia i załącznika do niego na podstawie ustawy o świadczeniach opieki zdrowotnej finansowanych ze środków publicznych. Objęte nim są wszystkie dzieci urodzone na terenie Rzeczpospolitej Polskiej, niezależnie od obywatelstwa. Ostatnio dołączyło do listy badanie w kierunku wykrycia rdzeniowego zaniku mięśni (SMA).
Pozornie zdrowe dziecko, a problem ogromny
Noworodek może być „donoszony”, dostać 10 punktów na skali Agpar, a jednak w małym ciele czaić się może potencjalnie śmiertelna lub powodująca głęboką niepełnosprawność choroba, która na początku nie daje żadnych widocznych objawów. Tak jest właśnie z SMA, fenyloketonurią czy wieloma innymi, które mogą się ujawnić nawet kilka lat po urodzeniu. Wykrycie ich w okresie bezobjawowym to możliwość odpowiedniego leczenia, które nie pozwala chorobie uczynić spustoszeń w organizmie dziecka.
Przy czym
badania przesiewowe, które kierują na trop choroby to dla dziecka i rodziców proste testy – położna, pielęgniarka lub lekarz pobierają na odpowiednią bibułę dosłownie kropli krwi (zwykle z pięty noworodka). Krew pobierana jest w pierwszych dwóch dobach życia. Potem odpowiednio zakodowana próbka wysyłana jest do specjalistycznego laboratorium.
Badania przesiewowe noworodków są oparte na systemie opracowanym w Instytucie Matki i Dziecka. Bazuje on na pełnej komputerowej kontroli wszystkich etapów przesiewu (za pomocą odpowiedniego, skrojonego pod konkretne potrzeby oprogramowania), począwszy od pobierania próbek krwi na bibułę aż do finalnej diagnozy lekarza prowadzącego diagnostykę potwierdzającą, a w następnym etapie badania kontrolne i monitorowanie leczenia. Program jest ewaluowany, są opracowane standardy postępowania na każdym etapie.
Testy z kropli krwi – co pozwalają wykryć?
Jedną z chorób, której obecność sprawdza się za pomocą badania pobranej kropli krwi, jest fenyloketonuria. Jak w przypadku wielu innych wrodzonych chorób metabolicznych noworodek rodzi się pozornie zdrowy – gołym okiem nie da się stwierdzić, że dziecku brakuje lub bardzo niska jest aktywność wątrobowego enzymu o nazwie hydroksylazy fenyloalaninowej. A bez tej substancji niemożliwe jest metabolizowanie fenyloalaniny, aminokwasu będącego składnikiem białka, które dostarczamy sobie wraz z pożywieniem. Białko to zaczyna się zatem gromadzić, uniemożliwiając ponadto transport innych białek do mózgu kluczowych dla jego pracy. W efekcie dochodzi do postępujących problemów w ośrodkowym układzie mózgowym – postępującego upośledzenia umysłowego, zaburzeń zachowania i padaczki. Proces niszczenia mózgu zaczyna się już wraz z karmieniem dziecka mlekiem matki, które zawiera fenyloalaninę. Świadomość problemu pozwala zastosować u dziecka odpowiednią dietę od samego początku i uniknąć – dzięki restrykcyjnemu przestrzeganiu zaleceń lekarskich – postępu choroby. Pacjent z fenyloketonurią przez całe życie musi pozostawać pod opieką specjalistyczną. Rocznie rodzi się około 50 dzieci z tym schorzeniem.
Ostatnim sukcesem w programie są badania w kierunku SMA, którym poddawane są wszystkie noworodki urodzone w Polsce od 28 marca 2022. Badanie nie wymaga pobrania dodatkowej próbki krwi, gdyż odbywa się z wykorzystaniem bibuł, na które pobierana jest krew do badań w kierunku 29 innych chorób, m.in. mukowiscydozy, zaburzeń metabolizmu kwasów tłuszczowych i aminokwasów, fenyloketonurii i wrodzonej niedoczynności tarczycy, wrodzonego przerostu nadnerczy czy deficytu biotynidazy.
SMA to ciężka i postępująca choroba, która prowadzi do niepełnosprawności, niewydolności oddechowej oraz przedwczesnej śmierci. W jej przebiegu obumierają motoneurony w rdzeniu kręgowym, czego skutkiem jest osłabienie i zanik mięśni. Chory przedwcześnie umiera – przestają funkcjonować mięśnie. Wczesne wykrycie pozwala na wdrożenie leczenia i zatrzymanie postępu choroby. Od niedawna refundowany jest niezwykle drogi lek na SMA, a dzieci będą rozwijać się normalnie.
W ostatnich latach u wszystkich dzieci sprawdza się też obecność mukowiscydozy. Dzięki wykryciu na wczesnym etapie poddawane są leczeniu, które ocala ich płuca.
Prof. Anna Kostera-Pruszczyk, wiceprzewodnicząca Rady ds. Chorób Rzadkich, kierownik Katedry i Kliniki Neurologii WUM – Ośrodka Eksperckiego Chorób Rzadkich (ERN Euro-NMD) w czasie debaty z cyklu debat „Healthcare Policy Summit”, organizowanych przez Instytut Rozwoju Spraw Społecznych, wskazała plusy wczesnej diagnostyki, która pozwala na wdrożenie leczenia jeszcze na etapie przedobjawowym. W kierunku SMA już obecnie udało się przebadać ponad pół miliona dzieci.
W Polsce żyje ok. 1100 osób z SMA, co roku jest diagnozowanych 50. Rdzeniowy zanik mięśni nie ma wpływu na rozwój intelektualny dzieci. Charakteryzuje się trwałą i nieodwracalną utratą 95 proc. neuronów ruchowych w ciągu pierwszych 6 miesięcy życia.
„Dlatego wczesne rozpoznanie SMA i wdrożenie terapii sprawiają, że wszystkie dzieci, które ją otrzymały, żyją, rozwijają się prawidłowo lub niemal prawidłowo, prawie wszystkie chodzą. To jednoznaczny argument, dlaczego warto wprowadzać badania przesiewowe” – zaznaczyła prof. Kostera-Pruszczyk.
Prof. Katarzyna Życińska, kierująca Kliniką Reumatologii, Chorób Tkanki Łącznej i Chorób Rzadkich Państwowego Instytutu Medycznego MSWiA, uważa, że tak jak dla pacjentów z SMA, należy wytyczyć optymalną ścieżkę diagnostyczno-terapeutyczną dla pacjentów z innymi chorobami rzadkimi.
Z kolei Agencja Badań Medycznych ostatnio rekomendowała projekt dofinansowania wspomaganej robotycznie rehabilitacji dzieci z SMA.
Testy z kropli krwi i niepomyślny wynik przesiewu: co dalej?
Rodzice po uzyskaniu pozytywnego wyniku testu (sugerującego wystąpienie choroby) nie są pozostawieni sami sobie – taki wynik to podstawa do kolejnych badań, które mają wykluczyć lub potwierdzić występowanie danej choroby czy wady. Wyniki testów są weryfikowane w ośrodkach referencyjnych. W razie potwierdzenia choroby rodzice z dzieckiem kierowani są do odpowiednich specjalistów.
Większość chorób ujętych w programie jest dziedzicznych, dlatego rodzina ma ponadto prawo do bezpłatnych testów i poradnictwa genetycznego, dzięki czemu otrzymuje informacje co do postępowania w razie następnej ciąży oraz stanu zdrowia i rokowania rodzeństwa chorego noworodka.
Program obejmuje 30 chorób i wad wrodzonych. Z danych włączonych do opisu programu na lata 2021-2026 wynika, że tylko w dwóch krajach na świecie: Włoszech i USA bada się noworodki w kierunku większej liczby chorób. W Polsce badania w latach 2015–2018 pozwoliły na objęcie konkretnym leczeniem 1300 dzieci. Tym samym wiele z nich uniknęło śmierci, inne – postępującej niepełnosprawności.
Testy z krwi to niejedyne badania przesiewowe, które wykonuje się w Polsce u noworodków. Pozostałe to:
Test pulsoksymetryczny, czyli pomiar wysycenia krwi tlenem przeprowadzany między 1. a 2. dobą życia dziecka. Polega na umieszczeniu specjalnego czujnika na stopie i dłoni dziecka. Badanie trwa kilka minut i bada saturację (wysycenie krwi tętniczej tlenem). Dzięki tej prostej metodzie można wykryć krytyczne wady serca.
Przesiewowe badanie słuchu – funkcjonuje od 2003 roku i powstało dzięki Fundacji Wielkiej Orkiestry Świątecznej Pomocy. Każdy noworodek może być zbadany pod kątem uszkodzenia słuchu oraz czynników ryzyka, które predysponują do jego wystąpienia. W 2. dobie życia dziecka w uchu dziecka umieszczana jest sonda emitująca delikatny dźwięk. Jest ona połączona z aparatem pomiarowym. Rejestrowana jest otoemisja akustyczna, czyli sygnały pochodzące z komórek słuchowych ślimaka (części ucha). Badanie jest całkowicie bezinwazyjne i bezbolesne. Wynik przesiewowego badania słuchu jest znany od razu, ale jeśli jest niepomyślny, nie oznacza automatycznie diagnozy, a stanowi wskazanie do dalszych badań. Dziecko otrzymuje certyfikat. Kolor niebieski – jest w porządku, żółty – nieprawidłowy wynik i wskazanie do dalszej diagnostyki. Wciąż niewiele osób zdaje sobie sprawę z tego, że niedosłuch lub całkowitą głuchotę trudno u dziecka stwierdzić bez specjalistycznych badań, a znacznie mogą one zaburzyć rozwój.
Kontrola układu nerwowego i badanie wzroku – lekarz ocenia odruchy noworodka, czyli reakcje na dotyk (np. drażnienie pięty palcem, dotykanie policzka). Ważne jest także sprawdzenie odruchu źrenic na światło. W tym celu w oczy malucha kieruje się światło latarki.
Źródła:
Materiał Instytutu Rozwoju Spraw Społecznych dotyczący debaty z cyklu „Healthcare Policy Summit”, 5 lipca 2023.
https://www.fsma.pl/temat/przesiew/
Zawartość programu: https://www.gov.pl/web/zdrowie/program-badan-przesiewowych-noworodkow-w-polsce-na-lata-2019-2026
Źródło informacji: Serwis Zdrowie